Малигни тумор средњег ува, слушног канала или ушне шкољке - рак уха - манифестује се формирањем чвора, крварењем гранулација, чирева. Ови рани знаци рака уха најчешће су праћени сврабом, буком, болом и исцјетком. Често се јавља једнострано оштећење слуха. Међутим, присуство одређених симптома зависи од врсте тумора. У случају ширења малигне формације појављују се знаци оштећења кранијалних нерава. Повећање регионалних лимфних чворова повезано је са лимфогеним метастазама.
Класификације рака и симптоми по типу
 Статистике показују да рак уха чини око један одсто укупног броја карцинома.
Статистике показују да рак уха чини око један одсто укупног броја карцинома.
Нема полне разлике: мушкарци и жене су подједнако изложени ризику од болести. Најчешће су то људи после 40 година. Статистика локализације има следећу слику:
- 80% - рак уха,
- 15% - тумор спољашњег слушног канала,
- 5% - неоплазма у средњем уху.
Постоји класификација неоплазми уха према критеријумима локализације, узрочности, врсте раста, микроскопских и хистолошких структура. На основу критеријума локализације, болест може захватити средње уво и спољашње, са поделом на малигне неоплазме ушне шкољке и тумор спољашњег слушног канала.
Фактор узрочности нам омогућава да ову онкологију поделимо на:
- примарни, када се бенигне ћелије трансформишу у малигне,
- секундарно, када је фокус раста у оближњим органима (на пример, назофаринкс), након чега следи клијање у пределу слушних органа.
По врсти раста разликују се егзофитни тумори, који расту у лумену органа, и ендофитни, који расту углавном у дубини. Хистолошки преглед открива неколико врста лезија које се развијају различитом брзином и спољашњим разликама:
- Спиноцелуларни епителиом (карцином сквамозних ћелија, карцином сквамозних ћелија). Брзорастући малигни тумор који расте из епителних ћелија (плоснатих ћелија које се налазе у површинском слоју епидермиса).
- У ушној шкољки изгледа као брадавица са широком базом и израслином која благо крвари.

- Ушни канал подсећа на израслину у облику бубрега или ерозију која се понекад шири по целом ушном каналу.
- У ушној шкољки изгледа као брадавица са широком базом и израслином која благо крвари.
У 75% случајева утиче на кожу лица и власишта. Ова врста епителиома чини око 25% свих карцинома коже и слузокоже. Подложнији болести су људи беле расе са светлом кожом, који брзо изгоре на сунцу. Чешће погађа особе старије од 60 година, а код деце се бележе претежно генетски условљени тумори.
У 98% случајева метастазира лимфогеним путем. Стигавши до лимфног система, ћелије рака се шире кроз лимфне судове и, задржавајући се у локалним лимфним чворовима, почињу да трају. Хематогена дистрибуција са протоком крви се јавља у само 2% случајева.
- Базалиом (карцином базалних ћелија). Најчешће се јавља на кожи лица и врата. Базалиом може полако да расте како у поткожно ткиво тако иу оближња коштана и мишићна ткива, али или уопште не даје метастазе, или се метастазе јављају у каснијим фазама.
У почетним фазама, карцином базалних ћелија може изгледати као нормална бубуљица која полако расте без изазивања болних сензација. У центру бубуљице формира се сивкаста кора. Ако се уклони, на кожи остаје привремено удубљење које убрзо поново постаје кора. Специфичан знак ове неоплазме је присуство густог гребена око тумора. Сам ваљак се састоји од ситнозрнатих формација које подсећају на минијатурне бисере, а посебно постаје приметно када се кожа растегне. Због ширења површних судова, често се примећује присуство паукових вена.
Ако постоји неколико нодуларних лезија, временом се могу спојити.
Са клијањем карцинома базалних ћелија у околна ткива, јавља се изражен синдром бола. У зависности од облика болести, симптоми могу бити различити:
- Нодуларно-улцеративни се манифестује супракутаним заобљеним нодуларним печатом, који се временом повећава, добијајући неправилну конфигурацију.
- Брадавичасти облик карактерише изглед хемисферичног густог чвора који подсећа на карфиол.
- Великонодуларни (нодуларни) облик је један супракутани чвор са васкуларним звездицама на површини, који расте напоље.
- Пигментирани облик, због пигментираног центра или периферије, може личити на меланом, али овај тип базалиома карактерише специфичан „бисерни“ гребен.
- Склеродермиформна формација се разликује од других по томе што се, како расте, претвара у густу, равну плочу са грубом површином и јасним контурама.
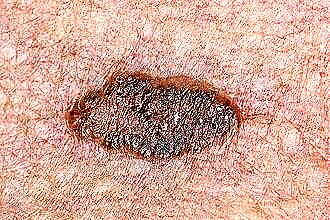
- Цицатрициал-атрофични облик карактерише формирање чира у центру чвора, који се шири до ивице. Истовремено, процес ожиљака почиње у центру, што ствара карактеристичну слику са израженом ивицом и ожиљком у центру.
Болест се чешће развија код људи након 40 година. Дуготрајно излагање директној сунчевој светлости директно доприноси његовом настанку. У опасности су људи светле пути, као и они у контакту са канцерогеним и токсичним материјама.
- Сарцома. Веома ретка неоплазма у овој локализацији, која настаје из основног "незрелог" везивног ткива. У зависности од захваћеног ткива, разликују се хондросарком (хрскавица), остеосарком (кост), миосарком (мишић), липосарком (масни). Карактерише га спор раст у пределу ушне шкољке и брз раст у ушном каналу. Саркоми, за разлику од других карцинома, нису "везани" за одређене органе.
- Меланома. Болест која се брзо развија, али ретка за ову локализацију. Малигна неоплазма се јавља због атипичне дегенерације меланоцита - пигментних ћелија. Појава ове патологије код људи са тамном кожом је мало вероватна, међутим, у статистици болести може се пратити и породична предиспозиција.
Разноврсни облик, конзистенција и боја меланома отежава самодијагнозу по изгледу формације. Меланом може бити готово било ког облика и садржи инклузије неколико боја у распону од сиво-црне и браон до плаве и розе-љубичасте. Постоје депигментиране формације. Чешће од еластичног, меланом има густу текстуру. Карактеристична карактеристика меланома је одсуство формирања коже на површини. Спољашње манифестације зависе од облика болести:
- Површно се шири када се појави, изгледа као црна или смеђа неконвексна пигментна мрља величине 5 мм или мање. Период недостатка раста изнад површине коже може трајати до 7 година. Вертикална фаза је праћена оштром активацијом онколошког процеса.
- Нодуларни облик је такође сличан печурки или полипу. Боја варира између плаво-црвене и црне. Упркос вертикалној структури формације, у процесу се бележи и хоризонтална фаза раста.
- Лентиго-меланом у хоризонталној фази може трајати 10-20 година. Током преласка у вертикалну фазу, фокус лезије постаје неуједначен у боји, а ивице постају неуједначене.
Подела онколошког процеса на 4 стадијума се користи у клиничкој пракси за одређивање врсте ширења рака.
- У првој фази постоји лезија коже спољашњег уха и слузокоже средњег.
- У другој фази, захваћена је доња хрскавица спољашњег уха и коштане структуре средњег уха унутар компактног слоја.
- Трећу фазу карактерише излазак изван граница компактног слоја са поразом регионалних лимфних чворова.
- Суседне анатомске структуре су захваћене тумором, формирају се конгломерати инфицираних лимфних чворова, који укључују дубоке цервикалне лимфне чворове.
Специфичност малигних неоплазми органа слуха
 Асимптоматски почетни стадијум карцинома спољашњег уха замењује се приметним сврабом, буком и локализованим болом. Чир, гранулација или чвор који захвата ушни канал чешће крвари од масе која утиче на ушни канал. Поред крви, може се ослободити слуз или гној.
Асимптоматски почетни стадијум карцинома спољашњег уха замењује се приметним сврабом, буком и локализованим болом. Чир, гранулација или чвор који захвата ушни канал чешће крвари од масе која утиче на ушни канал. Поред крви, може се ослободити слуз или гној.
Оштећење слуха почиње клијањем у унутрашње делове, што је праћено:
- повећан интензитет бола,
- парализа мишића лица (са оштећењем фацијалног нерва),
- интракранијалне компликације.
По симптомима, рак средњег уха у почетним фазама подсећа на хронични отитис средњег уха. Као карактеристични знаци, суппуратион и губитак слуха су чешћи од других.
У ушном каналу се појављују грануле, чији раст постепено постаје активнији и праћен је крварењем. Оштећење слуха напредује. Синдром бола се повећава са клијањем основних ткива (док бол зрачи у врат и слепоочницу).
У случају укључивања оближњих анатомских структура у онколошки процес, појављују се симптоми њиховог пораза: оштри болови са захватањем нерава (тригеминални, фацијални), парализа мишића, поремећено гутање и моторна функција доње вилице. Кретање тумора ка мозгу карактерише развој карциноматозног менингитиса. "Погођена" унутрашња каротидна артерија почиње обилно да крвари.
Дијагноза и опције лечења
Дијагноза се поставља на основу отоскопије, радиографије (са тумором средњег ува), хистолошких и цитолошких студија. Правац и запремина подручја захваћеног тумором одређују се помоћу МРИ и ЦТ мозга. У случају болести спољашњег уха, онкологија се разликује од туберкулома, плачног екцема, еритематозног лупуса, упале уха и бенигних неоплазми. Са карциномом средњег ува диференцира се са остеомијелитисом темпоралне кости, хроничним гнојним отитисом средњег уха, туберкулозом, сифилисом, каротидним хемодектомом.
Лечење и прогноза зависе од занемаривања болести и степена укључености суседних анатомских структура у патолошки процес:
- У првој фази, пацијентима се прописује радиотерапија. Након курса зрачне терапије иу присуству остатака рака, врши се електроекцизија.

- У следећој фази је приказана комбинована терапија: преоперативна радиотерапија и хируршко уклањање формације или, у случају оштећења спољашњег слушног канала, целе ушне шкољке. У неким случајевима, електроресекција чвора може бити опција за класичну хирургију.
- У каснијим фазама користи се терапија зрачењем, након чега следи ексцизија заједно са влакном патолошких лимфних чворова.
У случају ограничавања раста неоплазме на подручје бубне шупљине након радикалне операције, могуће је излечење. Када су захваћене кости (зигоматске и главне), средња лобањска јама, каротидна артерија и менингеалне мембране, прогноза је лоша.






